С развитием медицины и появлением эффективных вакцин родители уже начали забывать о таких тяжелых болезнях как коклюш у детей симптомы и лечение (лат. Bordetella pertussis), которое поражает преимущественно маленьких детей и может привести к летальному исходу.
Сразу стоит сделать замечание, что современные родители просто не сталкивались с инфекциями, против которых обязательно прививают маленьких детей, и поэтому отказываются от вакцин.
Коклюш у детей может начаться после воздушного-контакта контакта с носителем или больным человеком.
Содержание статьи
Коклюш: причины возникновения и первые симптомы
Коклюш у детей начинает развиваться в результате заражения острой бактериальной инфекцией при контакте с больным человеком или носителем, это характерно для 90% случаев контактов и особенно для непривитых детей.
Заражение особенно опасно для малышей в возрасте до 2х лет.
Болезнь начинает развиваться в результате попадания на слизистую носоглотки граммотрицательных бактерий Борде-Жангу, которые вызывают токсичность к гемоглобину.
Эти простейшие возбудители названы в честь бельгийского ученого, впервые описавшего коклюш и его причины в 1906 году.
При этом первая описанная эпидемия коклюша преимущественно со смертельным исходом заболевших имела место в 1578 году. Также известна так называемая паракоклюшная инфекция, выделенная в 1937 году и вызываемая одноименной палочкой.
При поражении носоглотки паракоклюшной палочкой болезнь протекает с похожими симптомами и в более легкой форме, но в результате не формирует иммунитет к коклюшу Борде-Жангу.
На сегодняшний день, несмотря на разработку эффективной ассоциированной вакцины АКДС (повсеместно применяется с 1965 года), ежегодно заболевает около 60 млн. человек, около 10% заболевших умирает.
Особенно это характерно при несвоевременно оказанной помощи.
К основным симптомам коклюша относится приступообразный кашель с характерными спазмами, который нередко можно принять за тяжелую простуду.
Между тем ранняя диагностика важна особенно для тех взрослых, которые контактируют с детьми младенческого и дошкольного возраста, находящимися в зоне риска.
Заражение и первые симптомы коклюша
Коклюш развивается в результате попадания бактерий-возбудителей в дыхательные пути, которые прикрепляются вдоль стенок дыхательных органов.
Воздушно-капельным путем поражаются не только верхняя область носоглотки, но и концевые разветвления бронхиального дерева.
Сразу после попадания бактерии вызывают легкую воспалительную реакцию, которая проявляется в виде насморка, подкашливания и першения в слегка покрасневшем горле.
Дальше болезнь развивается и вызывает приступообразный кашель практически без выделения мокроты!
Инкубационный период длится 10-14 дней, после этого периода бордетеллы начинают выбрасывать в кровь большое количество коклюш-специфичных токсинов, поражающих, в том числе, нервную систему.
Заболевшие дети теряют покой, перестают спать и сильно капризничают. В этот момент очень важно не пропустить первые признаки коклюша.
Диагностика делается с помощью мазка носоглотки в лаборатории, что позволяет быстро диагностировать начало болезни и приступить к лечению еще до окончания инкубационного периода.
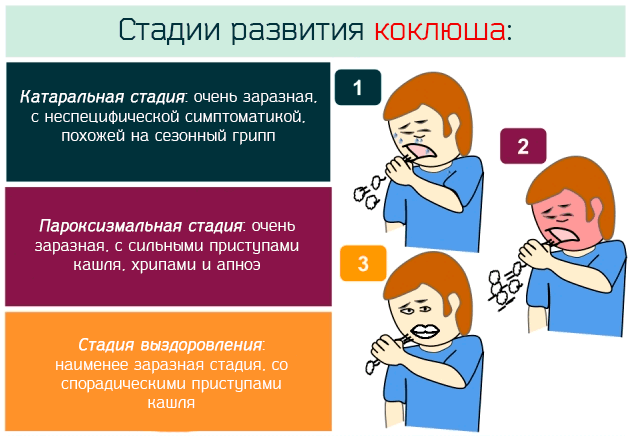
Развитие коклюша, этапы болезни
Инкубационный период коклюша может длиться от 3 до 14 дней, но в среднем составляет около 5-8 дней.
Встречается типичный и атипичный коклюш, в типичном случае различают 4 этапа развития болезни:
- катаральный;
- спазматический (судорожный кашель со спазмами);
- этап обратного развития;
- этап реконвалесценции.
На этом этапе болезни может наблюдаться эпизодический сухой кашель, слабые слизистые выделения из носа. Катаральный период характеризуется повышенной опасностью для окружающих, обычно заражается до 90% контактировавших с больным.
В течение нескольких дней сухой кашель перерастет с спазматический судорожный с глубоким свистящим входом. Классический приступ будет состоять из 2-15 циклов кашля.
Для спазматического периода характерно посинение лица больного и довольно сильный отек, что возникает впечатление одутловатого лица. На глазной конъюнктиве и в склерах появляются кровоизлияния в виде точек. Отчетливо набухают шейные вены.
У детей приступы кашля проходят иногда в очень тяжелой форме, в результате механических повреждений нередко возникают язвочки на уздечке языка.
У новорожденных, грудничков в возрасте до 2х лет в результате приступа может останавиться дыхание, а также возникают судорожные подергивания мышц по всему телу (клонико-тонические судороги).
Коклюш протекает достаточно мучительно. Общее количество приступов может колебаться от 5 до 50 в день. Дети раннего возраста чаще страдают упорным кашлем с рвотой, а не приступами.
Обычно судорожный кашель длится 3-4 недели, после этого срока наступает период обратного развития болезни с несудорожным кашлем, длящийся приблизительно 2-3 недели.
Для периода реконвалесценциихарактерно выздоровление, но не полное из-за многочисленных осложнений. Но своевременное выявление симптомов и начатые лечебные мероприятия против коклюша детей позволяют максимально облегчить течение заболевания.
Вакцинация, ее эффективность и снижение рисков осложнений
Родителям, читая информацию о коклюше, нужно учитывать, что в зоне риска находятся все без исключения дети. Врожденного иммунитета от этой инфекции не существует.
После вакцинации формируется временный иммунитет, поэтому чтобы избежать заражения или переболеть в легкой форме важно соблюдать график прививок.
Несмотря на достаточно скептичное отношение родителей к инфекциям, вакцинация помогает уберечь ребенка, если не от самой болезни, то снизить до незначительного минимума вероятность осложнений.
Возбудитель коклюша выделяет специфичные токсины, вызывающие сухость и последующую дегенерацию слизистой оболочки дыхательных органов. Наблюдается расширение сосудов в зеве.
Для детей особую опасность имеют спазмы трахеи и бронхов, которые при сильном кашле могут вызвать гипоксию миокарда и более крупных мышц.
При несвоевременном или неадекватном лечении наблюдаются дегенеративные изменения в сердечной мышце, а также образуются области некроза в легочной ткани.
При вовремя проведенной вакцинации даже при заражении коклюшем заболевание не вызывает осложнений или они минимальны, что позволяет быстро восстановиться малышам после болезни.
Основная профилактика коклюшной инфекции состоит в ограничении контактов в возрасте до 3х месяцев.
При возникновении очага инфекции, врачи выявляют источник инфицирования и помещают всех контактировавших в карантин на 2 недели, начиная от последнего случая инфекции.
Самой действенной профилактикой считается вакцинация в соответствии с принятым Минздравом РФ прививочным календарем. Первую прививку проводят в возрасте 3х месяцев, далее вакцину вводят 3 раза через 45 дней.
Ревакцинация ребенка для восстановления иммунитета к коклюшу делается в возрасте 2-2,5 года.
Молниеносная коклюшная инфекция у детей
«Коклюш — это серьезное, преимущественно детское заболевание, которое может вызвать серьезные осложнения и даже смерть», — эту основную мысль должны усвоить родители маленьких детей и грудничков.
Чтобы снизить риски болезни, малыши должны быть привиты в соответствии с графиком прививок. Важным элементом профилактики является отсутствие контактов с заболевшими людьми.
Но, очевидно, что это не всегда возможно. Дело в том, что передать инфекцию может взрослый человек, который уже утратил временный иммунитет.
Его заболевание может проявляться в первичной форме, когда вероятность инфицировать окружающих достигает 90%.
Родители грудничков должны знать о моментальной коклюшной инфекции, при ней инкубационный период в принципе отсутствует, а катаральный длится всего несколько часов.
В этом случае буквально за один день ребенок начинает страдать тяжелой острой формой коклюша с характерными нарастающими спазмами кашля. У младенцев, как правило, к коклюшу тут же присоединяются быстротекущие сердечно-сосудистые осложнения.
Единственная возможность помочь заболевшему ребенку будет состоять в помещении малыша в стационар в максимально возможные сроки, чтобы избежать летального исхода и тяжелых осложнений.
К молниеносной форме относят и скрытую форму коклюша, которая может иметь место у вакцинированных малышей.
У них могут отсутствовать выраженные приступы и репризы со свистящим входом, это вводит родителей в заблуждение и они не спешат обращаться за помощью.
Однако, в какой-то момент при такой атипичной форме может наблюдаться длительный приступ крика у грудного ребенка, а после нескольких толчков кашля — остановка дыхания.
После этого возникает нарушение кровоснабжения мозга, атрофия сердечной мышцы, появляется судорожный синдром. Лицо малыша синеет и отекает.
Обследование малышей при симптомах коклюша

Риск заразиться коклюшем обязывает родителей вовремя реагировать на ранние симптомы. Так как они во многом похожи на ОРЗ и грипп, самым оптимальным вариантом является наблюдение за развитием болезни и клинической картиной.
Сердобольные родители могут отвести малыша в лабораторию и взять бактериологический соскоб из зева.
Если будет обнаружен коклюш, врач назначит медикаментозную терапию и введение иммуноглобулина, который снизит риски развития болезни. Пройти вакцинацию должны будут и контактировавшие с малышом взрослые.
Общий анализ крови при инфицировании коклюшем может показать нарастающий лейкоцитоз (в 3-4 раза выше нормы), изменения в количестве эритроцитов, может снизится гемаглобин и гематокрит.
Дополнительно диагностировать заболевание можно по серологическому анализу крови на наличие антител к коклюшу. В отдельных медцентрах и поликлиниках для быстрой постановки диагноза делают внутрикожную пробу.
Эти анализы и тесты помогают определить заражение коклюшем еще на этапе инкубационного периода. Обратите внимание, что при коклюше у детей, лечение проводится только в стационаре, где будет оказана адекватная помощь. Если вам нравятся голые красивые девушки с членами во всех дырочках, тогда смотрите горячее порно, которое на нашем сайте доступно бесплатно. Расслабляйтесь ежедневно, просматривая сайт дойки онлайн без регистрации, ведь это наилучший досуг, какой только можно себе представить. Вы всегда будете в курсе всех сексуальных событий и погрязнете в настоящем мире разврата.
Все знать родители не могут, но они могут вовремя прореагировать на настораживающие симптомы и привести малыша в больницу для обследования.
Лечение коклюша
Многие родители ищут информацию о лечении коклюша в домашних условиях. Между тем это в корне неправильный подход, который может привести к отягощению осложнений.
Обратите внимание, что специфичной терапии для лечения коклюша нет, помощь в основном направлена на облегчение симптомов кашля и повышение иммунитета, чтобы быстрее достичь периода выздоровления.
В отдельных случаях дети могут болеть коклюшем до 3х месяцев.
Антибиотикотерапия применяется для снижения заразности больного. При лечении применяется ампициллин, левомицетин и эритромицин, которые применяются перорально и вводятся в виде внутримышечной инъекции.
Во время реанимационных мероприятий используются препараты, которые позволяют снизить риск гипоксии и возникновения осложнений.
Так как токсины коклюша оказывают негативное воздействие на нервную систему курс лечения включает седативные средства Реланиум, Феназепам, Пипольфен.
Если коклюш диагностирован в инкубационном периоде или на начальном этапе, обычно вводят внутримышечно противококлюшный у-глобулин в течение 3х дней подряд, а затем по выбору врача еще несколько раз через день.
Отметим еще раз: решение о назначении того или иного препарата может принимать только врач! Ни в коем случае не занимайтесь самолечением!
Восстановление здоровья после коклюша и лечение в домашних условиях
Во время болезни детям рекомендуются длительные прогулки при температуре не ниже 10 градусов тепла. Это нормализует сердечно-сосудистую систему и облегчает приступы кашля.
При лечении в домашних условиях больным рекомендуют следующие средства:
- теплое питье, в виде лимонного напитка с медом, чаем из цвета липы с малиной;
- ингаляции с маслом чайного дерева, которое борется с инфекцией и снимает отеки;
- можно приготовить известное народное лекарство в виде поджаренных и перемолотых семечек подсолнечника, 1 ст.л. порошка смешивается с 0,5 литром воды и 1 ст.л. меда. Смесь уваривают в 2,5 раза, процеживают и дают пить ребенку;
- компрессы из шерстяного материала: из смеси уксуса, камфорного и пихтового масла, смесь разводится водой. Накладывается смоченная ткань на грудь или делаются обертывания, укрывая малыша теплым одеялом. Обязательно следите за нормальным дыханием ребенка;
- можно насыпать горчицу в носки и надеть на ножки ребенка.
Во время болезни и выздоровления больной ребенок и взрослый должен получать полноценную диетическую пищу. Из рациона исключают: копчености, соленья, маринады, жирная пища, сладости, мед, орехи.
Осложнения после коклюша

Осложнения после коклюша разнообразны: от нарушения мозгового кровообращения до тромбоза подъязычных вен.
Для более быстрого восстановления длительно назначаются витаминно-минеральные комплексы Мистик, Эктиви, Хромвитал+, адаптогены: женьшень, моринга олифейра. Иммуномодуляторы — Нуклеинат натрия или Дибазол, а также различные седативные средства и ноотропы — пирацетам, ноотропил, а для восстановления мозгового кровообращения — кавинтон и пантоган.
Довольно часто в результате коклюша наблюдается энцефалопатия (нарушение мозгового кровообращения и поступления кислорода) и возникают бронхиты и воспаление легких.
В таких случаях детям оказывают помощь также в стационаре и проводят стандартное лечение цефалоспоринами 3 и 4 поколения до полного выздоровления, реабилитацию проводят с применением лечебной физкультуры для восстановления кровообращения и сердечной деятельности, физиотерапии, кислородотерапии и других действенных методов. В отдельных случаях рекомендуются кислородные маски.
Обращаем внимание, что самолечение при коклюше крайне противопоказано и может привести к тяжелейшим нарушениям в организме ребенка.
Существует множество методик, практикуемых врачами инфекционных отделений, которые позволяют полностью восстановиться после болезни, но только при правильных действиях родителей в период болезни и выздоровления.
Рекомендуем отнестись внимательно к существованию рисков заболевания коклюшем и вовремя предпринять нужные действия, если ваш ребенок попал в зону риска.
Обязательно следить за графиком прививок. Также не лишним будет посмотреть рекомендации относительно этой болезни известного врача Комаровского:
Надеемся, что после прочтения данной статьи, в случае выявления симптомов коклюша у детей вы сразу сможете начать полноценное лечение.
Ведь симптомы и лечение коклюша у детей имеют ряд своих особенностей. Пусть ваш ребенок будет здоровым!